Stopa i Staw
Skokowy
Haluksy metodą MICA, niestabilność stawu skokowego, endoprotezy — leczenie małoinwazyjne z powrotem do pełnej aktywności.
Brostrom
Technika MICA
Haluksy MICA — Minimally Invasive Correction of Hallux
Technika MICA to przełom w leczeniu haluksów: nacięcie 2–3 mm zamiast klasycznego rozcięcia, natychmiastowe chodzenie w bucie pooperacyjnym i spektakularne wyniki kliniczne.
Na czym polega MICA?
Korekta kąta przez nacięcie 2–3 mm, precyzyjna osteotomia trzonu I kości śródstopia pod kontrolą fluoroskopii, stabilizacja śrubami bez opatrunku gipsowego.
Chodzenie od 1. dnia
Pacjent wstaje i chodzi w specjalnej ortezie już 1. dnia po operacji. Klasyczne metody wymagają 6–8 tygodni chodzenia o kulach.
Wyniki kliniczne (AOFAS 93 pkt)
Wynik AOFAS 93 punkty, ból w skali VAS spada z 6/10 do 0/10, powrót do obuwia sportowego po 8–10 tygodniach, nawrót korekty poniżej 2%.
Wskazania
- Haluks koślawego I–III stopnia
- HVA do 45°, IMA do 20°
- Nawroty po klasycznych metodach
- Deformacje współistniejące (II–V palce)
Przewaga nad klasyczną operacją
Mniejszy uraz tkanek miękkich, brak gipsu, krótszy czas hospitalizacji i szybszy powrót do codziennych aktywności w porównaniu z metodami otwartymi.
Korekcja kilku palców jednocześnie (DMMO)
Technika DMMO (Distal Metatarsal Minimally Invasive Osteotomy) pozwala jednocześnie korygować deformacje II–V palców — bez dodatkowej hospitalizacji.
Leczenie palca I
Paluch sztywny (Hallux Rigidus)
Zwyrodnienie stawu śródstopno-paliczkowego I powoduje ból i ograniczenie ruchomości. Wybór metody zależy od stopnia zaawansowania zmian.
| Stopień | Metoda leczenia | Opis |
|---|---|---|
| Stopień I | Cheilektomia | Usunięcie osteofitów i uwolnienie stawu — przywraca ruchomość i eliminuje ból. |
| Stopień II | Cheilektomia + osteotomia | Korekta osi stawu z jednoczesnym usunięciem wyrośli kostnych. Zachowanie ruchomości. |
| Stopień III | Endoproteza MTP I | Implant metalowy lub ceramiczny zachowuje ruchomość stawu. Alternatywa dla usztywnienia. |
| Stopień IV | Artrodeza MTP I | Usztywnienie stawu — złoty standard. Trwałe wyeliminowanie bólu, możliwość sportu. |
Artrodeza a sport: Usztywnienie stawu MTP I nie wyklucza aktywności sportowej. Kąt usztywnienia jest precyzyjnie dopasowany do stylu życia i aktywności pacjenta — wielu sportowców wraca do biegania, jazdy na rowerze i pływania.
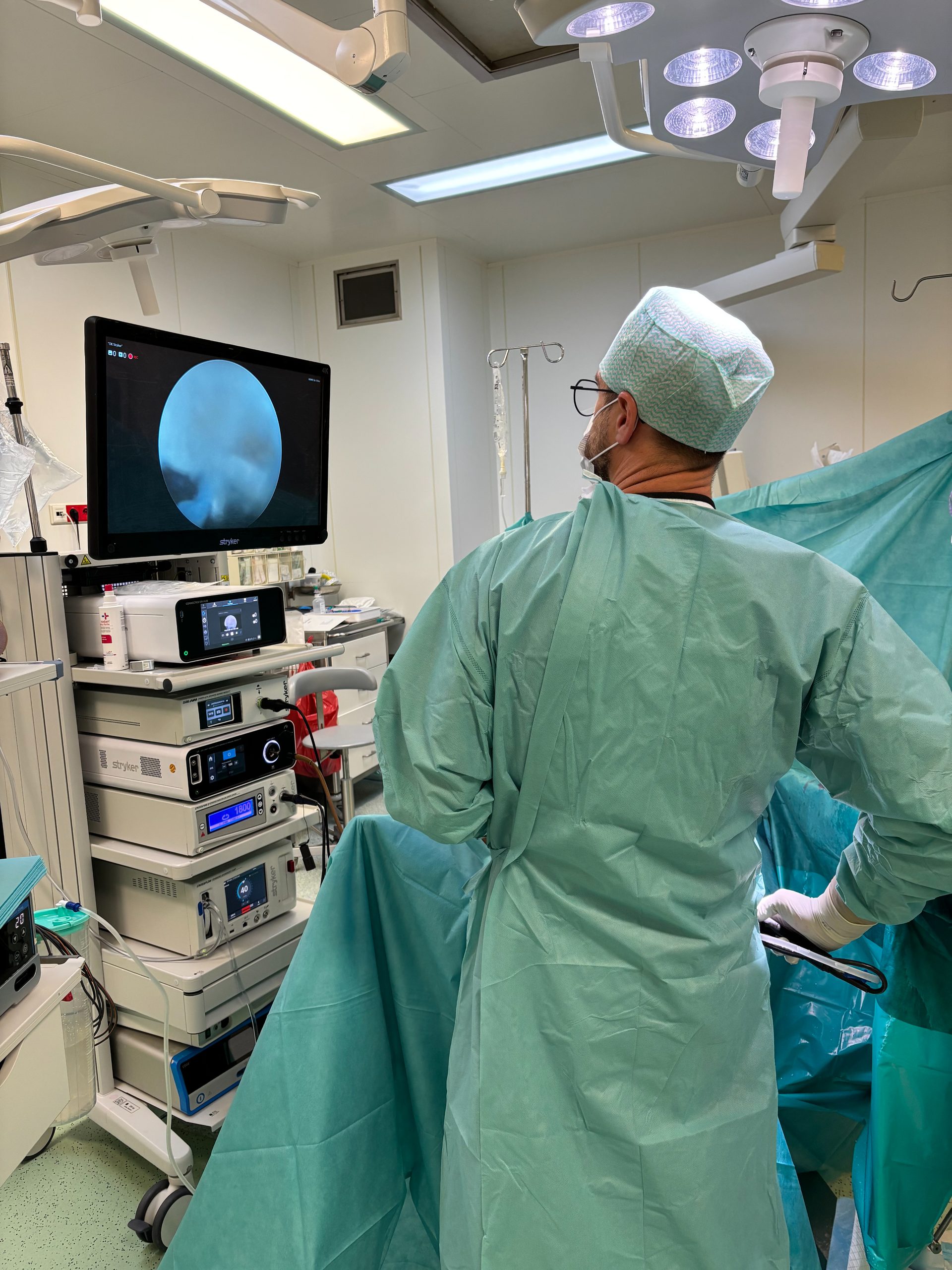
Artroskopia
Artroskopia stawu skokowego
Staw skokowy to jeden z najczęściej urażanych stawów. Artroskopia pozwala leczyć większość patologii przez 2 nakłucia 4–5 mm.
Niestabilność boczna — Brostrom
Plastyka więzadeł ATFL i CFL metodą Broströma–Goulda. Skuteczność 85%+, powrót do sportu po 4–6 miesiącach. Technika artroskopowa lub mini-open.
Osteofity i impingement
Usuwanie wyrośli kostnych z przedniego i tylnego przedziału stawu skokowego. Charakterystyczny „stop" w zgięciu grzbietowym ustępuje po zabiegu.
Uszkodzenia chrząstki OCD
Leczenie ubytków osteochondralnych: mikrozłamania, rusztowanie z membrany z usieciowanego kwasu hialuronowego lub implanty projektowane indywidualnie dla pacjenta — dobór metody zależnie od wielkości i głębokości ubytku.
Ścięgno Achillesa — Haglund
Endoskopowe leczenie entezopatii i deformacji Haglunda. Ewentualnie można zastosować osteotomię k. piętowej metodą Zadeka. Powrót do biegania po 3–4 miesiącach.
W przypadku całkowitego uszkodzenia ścięgna Achillesa stosuję metodę małoinwazyjną bez cięcia skóry — przezskórna rekonstrukcja ścięgna Achillesa. Korzyści: minimalne ryzyko powikłań (punktowe nacięcia ok. 3–5 mm zamiast 10–15 cm cięcia), szybszy powrót do aktywności, doskonały efekt kosmetyczny i mniejszy ból pooperacyjny.
Endoproteza
Endoproteza stawu skokowego
Zaawansowane zwyrodnienie stawu skokowego nie musi oznaczać usztywnienia. Nowoczesne protezy 3. generacji zachowują fizjologiczny ruch stawu i pozwalają wrócić do aktywności.
implantów
gen.
przedoperacyjne
Wskazania
- Zaawansowane OA lub RZS stawu skokowego
- Zachowanie pełnego zakresu ruchu
- Normalne chodzenie bez utykania
- Możliwość rekonwersji do artrodesy
- Szybszy powrót do aktywności vs. artrodeza
Implanty i technologia
Stosowane implanty III generacji z powłoką porowatą zapewniają trwałe wrastanie kostne i żywotność 15–20 lat przy właściwej kwalifikacji.
Planowanie przedoperacyjne z użyciem narzędzi 3D i specjalistycznych instrumentariów minimalizuje ryzyko błędu rotacyjnego.
Deformacje stopy
Stopa płaska i stopa wydrążona
Nabyte płaskostopie u dorosłych i stopa wydrążona to deformacje wymagające indywidualnego podejścia — od leczenia zachowawczego po rekonstrukcję wielopoziomową.
Stopa płaska (PTTD)
Dysfunkcja ścięgna piszczelowego tylnego: od wzmocnienia ścięgna (stopień I) przez osteotomię piętową MDCO + rekonstrukcję FDL (stopień II) po fuzję potrójną (stopień III–IV).
- Osteotomia MDCO MIS — małoinwazyjna przezskórna korekcja tyłostopia
- Osteotomia Evans — wydłużenie kolumny bocznej
- Usztywnienie stępu (subtalar, potrójne)
Stopa wydrążona (Cavus)
Wysoki łuk stopy powoduje przeciążenie zewnętrznej krawędzi i częste skręcenia. Leczenie: osteotomia Dwyer + transfer ścięgien + plastyka więzadeł bocznych.
- Plantar fasciotomy (fasciopatia)
- Osteotomia Dwyer (korekta kości pięty)
- Transfer m. peroneus longus→brevis
Pięta
Ból pięty — przyczyny i leczenie
Ból pięty to jedna z najczęstszych skarg ortopedycznych. Prawidłowa diagnostyka jest kluczowa — ta sama lokalizacja bólu może mieć kilka różnych przyczyn.
Ostroga piętowa i fasciopatia
Ból podeszwowy pięty. Leczenie: fizjoterapia, iniekcje PRP, fala uderzeniowa. W opornych przypadkach: endoskopowe przecięcie rozcięgna podeszwowego (EFF).
Choroba Haglunda
Guz kości piętowej drażniący ścięgno Achillesa. Leczenie endoskopowe: usunięcie deformacji Haglunda i kaletki maziowej. Powrót do butów sportowych po 8 tygodniach.
Zatoka stępu (Sinus Tarsi)
Ból bocznej okolicy stopy przy zmianach zapalnych, pourazowych lub przy płaskostopiu. Diagnostyka: USG i MRI. Leczenie: iniekcja do zatoki lub artroskopowe oczyszczenie zatoki stępu. W przypadku płaskostopia na tle patologii zatoki stępu rozszerzam zabieg o małoinwazyjne wszczepienie implantu do zatoki stępu (artroerezę zatoki stępu).

Kontakt
Umów konsultację
Kraków i Tarnów. Rezerwacja online oraz kontakt telefoniczny.
ul. Bochenka 12, Kraków
ul. Dworska 1B/LU1, Kraków
ul. Naściszowska 106, Nowy Sącz